 Blog
Blog
Uno dei rischi più comuni è quello di contrarre un'infezione dopo un intervento di implantologia dentale.…

Problemi di salute dentale dopo la menopausa
Dopo la menopausa, il calo dei livelli di estrogeni può ridurre la produzione di saliva, rendere le gengive più sensibili e contribuire alla perdita di massa ossea nella mascella. Molte donne avvertono secchezza delle fauci, sanguinamento gengivale, sensazioni di bruciore o un aumento della carie. Con una cura domiciliare costante, prodotti specifici contro la secchezza e controlli odontoiatrici regolari, questi cambiamenti sono spesso gestibili e prevenibili.
Perché la menopausa influisce sulla salute orale
Gli estrogeni contribuiscono a mantenere sani i tessuti orali e favoriscono il normale ricambio osseo. Quando i livelli di estrogeni diminuiscono durante la menopausa, la bocca può risultare più secca e i tessuti molli possono assottigliarsi o diventare più sensibili. Allo stesso tempo, i cambiamenti legati all’età e la riduzione della densità ossea possono influire sulla mascella, che sostiene i denti.
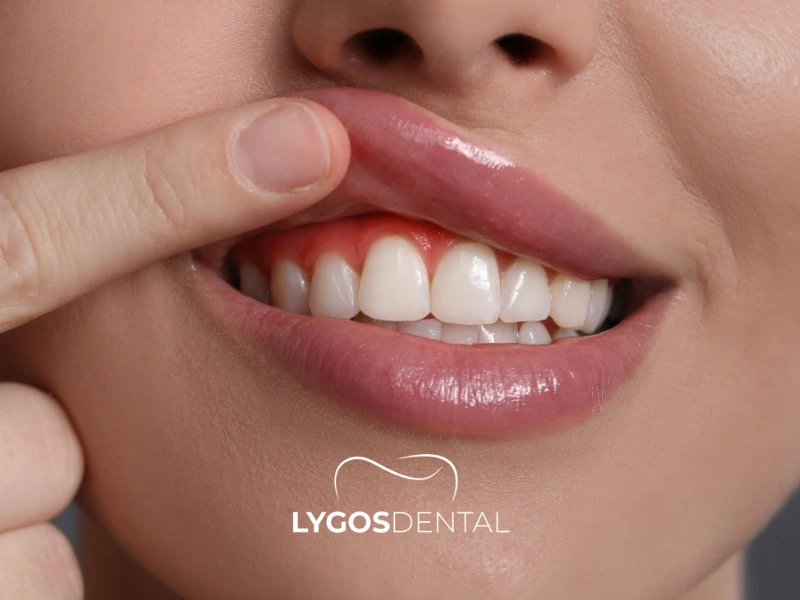
Problemi dentali e orali comuni

Malattie gengivali (gengivite e parodontite)
Gli sbalzi ormonali possono rendere le gengive più soggette a infiammazioni e dolore. Potresti notare gonfiore, sanguinamento durante lo spazzolamento, alitosi o recessione gengivale. Una parodontite non trattata può danneggiare l’osso che circonda i denti e aumentare il rischio di perdita dei denti.
Bocca secca (xerostomia)
Una diminuzione della produzione di saliva è un fenomeno comune e può influire sulla sensazione che si prova in bocca di giorno in giorno. La saliva protegge i denti eliminando i residui di cibo e neutralizzando gli acidi. Quando la produzione di saliva è ridotta, aumenta il rischio di carie, accumulo di placca e infezioni orali.
Sindrome della bocca ardente
Alcune donne avvertono una sensazione persistente di bruciore, formicolio o scottatura sulla lingua, sulle labbra o sul palato. I sintomi possono variare e possono essere accompagnati da un’alterazione del gusto o da una sensazione di secchezza. Poiché i fattori scatenanti possono essere diversi, è opportuno discutere dei sintomi con un dentista o un medico per escludere altre cause.
Carie dentaria
La secchezza delle fauci e i cambiamenti nella flora batterica orale possono aumentare il rischio di carie. Inoltre, con il passare del tempo, le otturazioni già presenti potrebbero iniziare a perdere tenuta, nascondendo così la carie ai bordi. In questa fase, sono particolarmente utili controlli regolari e l’uso di fluoro.
Denti mobili e perdita dei denti
I cambiamenti nella densità ossea dopo la menopausa possono interessare sia la mandibola che la colonna vertebrale e le anche. In presenza di malattia parodontale, la perdita ossea può progredire più rapidamente e indebolire il sostegno dei denti. Un trattamento precoce delle gengive e il monitoraggio della salute ossea contribuiscono a ridurre il rischio a lungo termine.
Secchezza delle fauci e menopausa
La secchezza delle fauci può influire sulla capacità di parlare, sulla deglutizione, sulla qualità del sonno e sul comfort durante i pasti. Può inoltre causare afte, labbra screpolate, alitosi o un aumento della incidenza di carie. Se la secchezza è persistente, è importante considerarla un problema medico e odontoiatrico piuttosto che un semplice fastidio.
Misure concrete che spesso si rivelano utili:
Bevi acqua regolarmente e tieni una bottiglia d’acqua a portata di mano durante la notte.
Mastica una gomma senza zucchero o usa pastiglie allo xilitolo per stimolare la salivazione (se indicato nel tuo caso).
Limita il consumo di alcol e caffeina se aggravano la secchezza.
Utilizza sostituti della saliva, gel idratanti o collutori specifici per la secchezza delle fauci.
Chiedi al tuo dentista informazioni sui dentifrici ad alto contenuto di fluoro o sui trattamenti al fluoro effettuati in studio.
Se assumi anche farmaci che possono ridurre la salivazione, il tuo dentista potrà proporti un piano personalizzato. Rivolgiti tempestivamente a un medico se sviluppi carie frequenti, mughetto orale o screpolature dolorose agli angoli della bocca.
Osteoporosi, alterazioni dell’osso mascellare e stabilità dentale

L’osteoporosi postmenopausale può ridurre la resistenza ossea complessiva, e l’osso mascellare non fa eccezione. Una minore densità dell’osso mascellare può contribuire all’allentamento dei denti e influire sulla pianificazione di impianti o protesi dentarie. È utile che il dentista e il medico collaborino quando la densità ossea subisce variazioni o è in corso un trattamento.
Abitudini benefiche per la salute delle ossa e della bocca:
Segui le indicazioni del tuo medico riguardo all’assunzione di calcio e vitamina D.
Se il medico lo ritiene opportuno, praticate regolarmente esercizi con i pesi e di potenziamento muscolare.
Tieni sotto controllo le malattie parodontali grazie alle pulizie professionali.
Chiedi se un esame della densità ossea è indicato nel tuo caso, soprattutto se presenti fattori di rischio.
Cura delle gengive durante e dopo la menopausa
Le gengive potrebbero risultare più sensibili e lo spazzolamento, che prima non causava alcun problema, potrebbe improvvisamente provocare sanguinamento. Il sanguinamento è un segno di infiammazione e non va ignorato. Una routine costante di solito allevia i sintomi nel giro di poche settimane, ma se il sanguinamento persiste è bene consultare un medico.
Una routine quotidiana che non danneggia le gengive:
Brush twice daily with a soft-bristled brush and gentle technique.
Pulite quotidianamente gli spazi interdentali con il filo interdentale o con gli spazzolini interdentali.
Se hai la bocca secca, usa un collutorio senza alcool.
Sostituisci lo spazzolino ogni 3 mesi, o prima se le setole sono consumate.
È importante sottoporsi a pulizie professionali e a controlli parodontali ogni sei mesi, o più spesso se consigliato. Se fumi o soffri di diabete, chiedi al tuo dentista ulteriori consigli sulla prevenzione.
In che modo i farmaci per la menopausa possono influire sui denti

Terapia ormonale
La terapia ormonale può alleviare alcuni sintomi della menopausa, ma i suoi effetti variano da persona a persona. Se noti una nuova sensazione di secchezza delle fauci o sensibilità gengivale dopo aver iniziato o modificato la terapia, prendi nota del momento in cui si sono manifestati questi sintomi e segnalali al tuo medico. Evita di interrompere l’assunzione di qualsiasi farmaco prescritto senza il parere del medico.
Antidepressivi e ansiolitici
Diversi farmaci di uso comune possono ridurre la produzione di saliva e aggravare la secchezza delle fauci. Se assumete questi farmaci, la cura dentale preventiva diventa ancora più importante. Il vostro dentista potrebbe consigliarvi l’uso di prodotti al fluoro e controlli più frequenti.
Farmaci per l’osteoporosi (compresi i bifosfonati)
I farmaci antiriassorbenti utilizzati per il trattamento dell’osteoporosi sono importanti per la prevenzione delle fratture. In rari casi, possono causare una complicanza a livello mascellare denominata osteonecrosi mascellare correlata ai farmaci, specialmente in seguito a interventi odontoiatrici invasivi. Informi sempre il suo dentista se assume questi farmaci e chieda consiglio al medico curante e al dentista prima di sottoporsi a estrazioni o interventi di implantologia.
Quando andare dal dentista
Fissa una visita dal dentista se noti un sanguinamento gengivale continuo, secchezza orale persistente o una sensazione di bruciore che dura più di due settimane. Il mal di denti, i denti mobili, il gonfiore o le afte che non guariscono devono essere valutati tempestivamente. Un trattamento precoce è solitamente più semplice e aiuta a prevenire problemi più gravi.
Domande frequenti
Il calo dei livelli di estrogeni riduce la produzione di saliva e compromette la salute delle ossa, aumentando l’infiammazione e la secchezza.
Sì; la diminuzione dei livelli di estrogeni associata alla menopausa aumenta il rischio di infiammazione parodontale e di perdita ossea.
Sì; la secchezza e la recessione gengivale possono rendere i denti temporaneamente più sensibili.
Ogni 6 mesi, oppure ogni 3-4 mesi se il rischio di malattie gengivali è elevato.